前言:
毫无疑问,免疫组化的应用为淋巴瘤的病理诊断打开了一个崭新的世界!但,也正是因为免疫组化指标的应用,淋巴瘤的分类越来越复杂。本期请看我们根据《Immunohistochemistry in Tumor Diagnostics》一书编译介绍的淋巴瘤病理诊断免疫组化套餐。不过,需要提醒大家的是,淋巴瘤的免疫组化也离不开形态学基础,因此不能仅凭免疫组化而盲目做出判断。我们介绍的内容,基本属于常规、常见情况,了解这些内容,对于我们常规病理诊断思路的培养、日常诊断的标准化均有一定帮助;但实际工作中,所谓的“套餐”也一定要注意结合临床特征、形态学表现等进行适当取舍。


图1. LCA(CD45)阳性肿瘤的免疫组化诊断思路
图1详解
B细胞相关指标(CD19、CD20、CD79α)阳性,请参阅B细胞来源肿瘤相关诊断思路;
T细胞相关指标(CD2、CD3)阳性,请参阅T细胞来源肿瘤相关诊断思路;
CD56、CD2、细胞毒性分子、胞质型CD3、CD7阳性,应考虑NK细胞淋巴瘤、侵袭性NK细胞白血病、结外NK/T细胞淋巴瘤-鼻型。
1
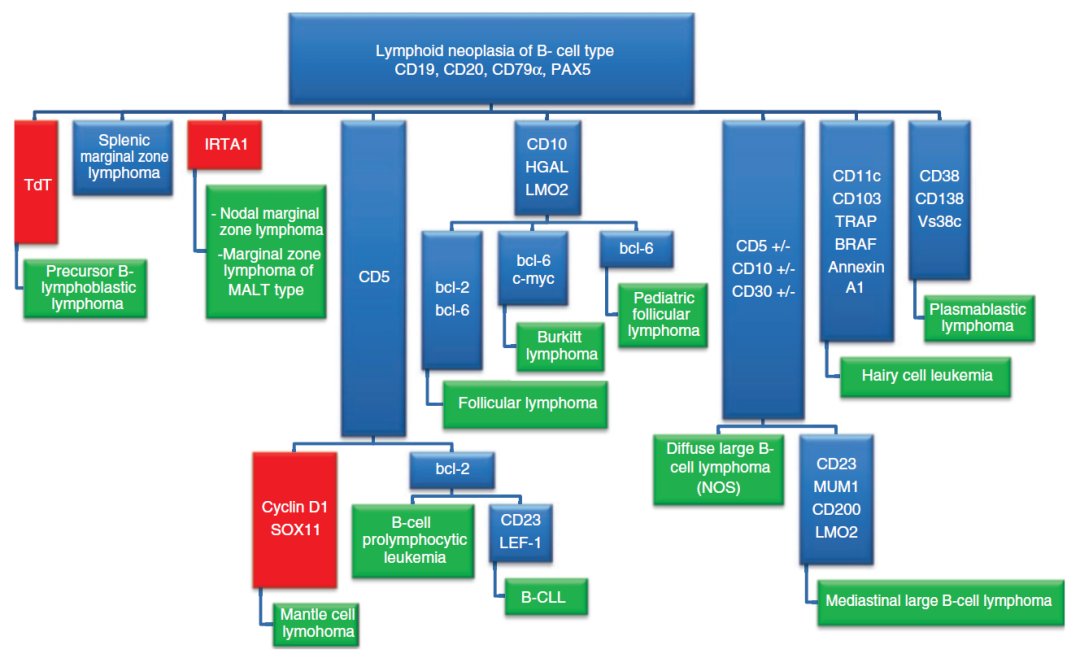
图2. B细胞肿瘤免疫组化诊断思路
图2详解
TdT阳性,考虑前体B淋巴母细胞淋巴瘤;IRTA1阳性,考虑淋巴结的边缘带淋巴瘤、MALT型边缘带淋巴瘤;
CD5阳性情况下,可结合其他资料进一步分型:A,Cyclin D1、SOX11阳性,考虑套细胞淋巴瘤;B,bcl-2阳性,考虑B细胞幼淋巴细胞白血病(B-cell prolymphocytic leukemia);bcl-2阳性且CD23、LEF-1阳性,考虑B细胞的慢性淋巴细胞白血病;
CD10、HGAL、LMO2阳性情况下,可结合其他资料进一步分型:A,bcl-2、bcl-6阳性,考虑滤泡性淋巴瘤;B,bcl-6、c-myc阳性,考虑Burkitt淋巴瘤;C,bcl-6阳性,考虑儿童型滤泡性淋巴瘤(pediatric follicular lymphoma);
CD5、CD10、CD30结果阳性或阴性情况下,可考虑弥漫大B细胞淋巴瘤-非特指;在此基础上如有CD23、MUM1、CD200、LMO2的阳性,可考虑纵隔大B细胞淋巴瘤;
CD11c、CD103、TRAP、BRAF、Annexin A1阳性时,考虑毛细胞白血病;
CD38、CD138、Vs38c阳性时,考虑浆母细胞淋巴瘤。
1

图3. T细胞肿瘤免疫组化诊断思路
图3详解
TdT阳性,应考虑前体T淋巴母细胞淋巴瘤;
CD4阳性、CD8阴性情况下,应结合其他资料进行分型:A,CD5阳性,则考虑成人T细胞淋巴瘤、蕈样真菌病、血管免疫母细胞性T细胞淋巴瘤;B,CD30阳性,应考虑皮肤原发的CD30阳性T细胞淋巴增殖病变、ALK阴性间变性大细胞淋巴瘤;C,CD30阳性基础上,如ALK阳性、CD25阳性,应考虑ALK阳性间变性大细胞淋巴瘤。
CD4阴性、CD8阳性或阴性情况下,应考虑皮肤脂膜炎样T细胞淋巴瘤、肝脾T细胞淋巴瘤、肠病相关性T细胞淋巴瘤、T细胞大颗粒淋巴细胞白血病、胃肠道惰性T细胞淋巴组织增生性疾病;
CD4阳性或阴性、CD8阳性或阴性情况下,还可考虑外周T细胞淋巴瘤-非特殊类型;在此基础上如TCL-1阳性,则可考虑T细胞幼淋巴细胞白血病。
1

图4. 浆细胞肿瘤免疫组化诊断思路
图4详解
1

图5. 组织细胞及树状突细胞肿瘤的免疫组化诊断思路
图5详解
如CD68、CD45、CD163阳性,应考虑组织细胞肉瘤;
如S100阳性、CD1a及Langerin(CD207)阳性,应考虑朗格汉斯细胞组织细胞增生症;
如S100阳性、Fascin阳性,应考虑指突状树状突细胞肿瘤;如S100阳性、Fascin阳性基础上有CD21、CD23、CD35的阳性,应考虑滤泡树状突细胞肿瘤。